Остеохондроз пояснично-крестцового отдела позвоночника, туннельные невропатии
Клиническая картина при поясничном остеохондрозе состоит из вертебральных симптомов (изменение статики и динамики поясничного отдела позвоночника) и симптомов нарушения функции неврологических структур, составляющих спинномозговые корешки (двигательные, чувствительные, вегетативно-трофические волокна) и прилежащие к ним образования (артерии, вены и т. п.). Основной жалобой при этом являются боли.
По характеру боли различают несколько ее вариантов:
- Локальная боль в области поясницы и крестца (люмбаго, люмбалгия);
- Тупую, ноющую боль в области поясницы и глубинных тканях в зоне тазобедренного, коленного и голеностопного суставов – склеротомная боль («вегетативную»);
- Острую, простреливающую боль от поясницы в ягодичную область и по ноге до пальцев (по ходу пораженного корешка) – корешковую боль.
Резко выраженная болезненность бывает также в очагах миоостеофиброза, которые локализуются преимущественно в местах прикрепления мышц и связок к костным структурам.
С целью выявления топики поражения и дифференциальной диагностики с другими заболеваниями опорно-двигательного аппарата исследует состояние мышц и симптомы натяжения спинномозговых корешков.
При неврологическом исследовании детально оценивают состояние мышц, спины и нижних конечностей (тонус, трофику, силу), а также чувствительность, трофику кожи, глубокие рефлексы и координацию движений. Подробно изучают статику и динамику всех отделов позвоночника. Почти все эти показатели надо количественно градуировать (по степеням) для более точной их динамики под влиянием лечения.
Тонус и трофика длинных мышц спины изменяются у всех пациентов. Выделяют следующие степени повышения тонуса мышц: I – легкое повышение, при котором пальцы рук врача свободно погружаются в мышцы; II – погружение пальцев в мышцу требует определенного усилия; III – плотная («каменистая») консистенция мышцы.
Гипотония мышц определяется на уровне спины и нижних конечностей. Она характеризуется также тремя степенями: I степень – непостоянное снижение; II степень – постоянное снижение; III степень – резкое снижение тургора или полное отсутствие сопротивления на растяжение.
У преобладающего большинства нами исследованных больных были ирритативно-рефлекторные варианты неврологических проявлений поясничного остеохондроза (так называемые некорешковые рефлекторные синдромы).
Характеристика отдельных вариантов неврологических синдромов поясничного остеохондроза приводится ниже.
Люмбаго и люмбалгия – остро возникающие боли в поясничном отделе позвоночника. Заболевание развивается внезапно, после неловкого движения или при подъеме тяжести (особенно, если они сочетаются с переохлаждением). Возникает скованность, к которой присоединяется боль распирающего, жгучего, сжимающего характера. Любые движения, даже разговор, усиливают ее. Вначале боль широко иррадиирует, распространяясь на область грудной клетки, ягодичной области и даже живота. Больные занимают вынужденное положение. Уже через несколько часов или дней боли уменьшаются. Новые рецидивы заболевания возникают также под влиянием тех или иных неблагоприятных факторов.
Количество обострений колеблется от 2 до 10 и более. В промежутках между обострениями больные ощущают тяжесть и состояние дискомфорта в области поясницы. Через 3-5 лет почти у всех больных синдром люмбалгии сменяется люмбоишалгическим или корешковым.
Люмбоишалгический синдром наблюдается более чем у половины лиц тяжелого физического труда. Длительность заболевания (с периодами обострений и ремиссий) колеблется от нескольких месяцев до многих лет.
Мышечно-тонические (нейромышечные) формы люмбоишиалгии нами диагностированы у 62,3%. Началу заболеваний предшествует резкий подъем тяжестей, длительная физическая нагрузка, тоническое напряжение мышц, комбинированные нагрузки.
Болевой синдром характеризуется поясничной болью, распространяющейся на одну или обе нижние конечности.
Различная локализация боли при мышечно-тонических синдромах нередко связана с особенностями вторичного поражения нервных стволов на уровне спазмированных мышц. В этих зонах нервы поражаются по компресионно-ишемическому типу (туннельные синдромы). Наиболее часто среди наших больных были синдромы грушевидной, ягодичной и икроножной мышц.
Мышечно-тонические рефлекторные расстройства – частый спутник поясничного остеохондроза. Среди таких расстройств выделяют синдром грушевидной мышцы, как один из наиболее известных, а также некоторые другие, описываемые по названию преимущественно пораженной мышцы.
Синдром икроножной мышцы характеризуется болями в икроножных мышцах при ходьбе. Часто наблюдаются быстрые и резкие болезненные тонические судороги в икроножных мышцах. В основе их, по-видимому, лежит возбуждение спинальных рефлекторных структур.
Синдром ягодичных мышц характеризуется упорными болями в пояснично-крестцовой области, в зоне ягодиц и по задней поверхности больной ноги. Усиливаются они чаще всего в положении длительного сидения, при переохлаждении. Пальпаторно выявляется значительное мышечное напряжение.
В заключении следует отметить, что важным диагностическим приемом при мышечных формах люмбоишиалгии является выявление очагов миоостеофиброза, которые являются пусковыми зонами боли – триггерными зонами. Воздействие на них – один из методов мануальной или рефлекторной терапии поясничного остеохондроза. Повышение мышечного тонуса нередко приводит к туннельному синдрому с компрессией и гипоксией седалищного нерва или его ветвей. И в этом случае лечение также должно быть, прежде всего, патогенетическим.
Нейродистрофическая форма люмбоилиалгии формируется на базе мышечно-тонического синдрома, являясь его продолжением, ибо наряду с очагами нейромиофиброза, возникают зоны нейроостеофиброза с неравноерной бугристой структурой. Среди больных с этой формой выявляются крестцово-подвздошный периартроз или тазобедренный периартроз и периартроз коленного сустава.
Крестцово-подвздошный периартроз проявляется ограничением и болезненностью движений в тазобедренном суставе. Пациенты жалуются на повышенную утомляемость в ногах, невозможность быстро бегать, подниматься по ступенькам, разводить ноги. Резкая болезненность возникает при пальпации под пупартовой связкой и при поколачивании по большому вертелу.
Периартроз коленного сустава вначале характеризуется лишь болями в поясничном отделе позвоночника (иногда в течение 2-3 месяцев), после чего боль постепенно смещается в подколенную ямку и в коленный сустав. Боли сопровождаются ощущением стягивания в прилежащих группах мышц. Нередко самым болезненным становится внутренний надмыщелок. Для всех больных характерны глубинные и часто ночные боли. Главным отличием от первичного гонита является отсутствие при пальпации коленного сустава болезненности, при резко выраженной спонтанной боли.
Кроме того, у части больных являются кокцигодиния – глухие, тупые, ноющие, сверлящие боли в области копчика, затрудняющие сидение и ходьбу. Боли нередко иррадиируют в ягодичную область, наружные половые органы, задний проход. Объективно в зоне копчика определяется резкая болезненность при пальпации и гиперестезия, у некоторых больных – нарушение трофики в области крестца.
У 1,7% больных обнаруживается нейродистрофические изменения в ахилловом сухожилии. У 3,5% бывает сочетание описанных выше проявлений нейродистрофического синдрома.
Нейро-сосудистая форма люмбоишиалги встречается у 36,9% больных в виде трех вариантов: вазоспастического, вазодилаторного и смешанного.
Следует учитывать, что в происхождении ряда рефлекторных синдромов имеет значение длительные курсы внутримышечных инъекций для борьбы с болевыми синдромом.
Обусловленные ими очаги миопатоза, миостеофиброза, напряжение верхних, средних и нижних ягодичных мышц в свою очередь ведут поражению ветвей седалищного нерва по механизму туннельного синдрома. При этом расширяется зона боли и создается порочный круг. Таким образом, основной клинической чертой люмбоишиалгического синдрома бывает поражение отдельных мышечных групп (ягодичных, икроножных и др.) или их сочетание, без четких симптомов выпадения функций спинномозговых корешков.
Корешковые синдромы выявляются у 37,4% больных. Их диагностика основывается на данных локализации боли и нарушений чувствительности, оценки мышечной силы определенных миотомов, состояния глубоких сегментарных рефлексов, и по результатам дополнительных электрофизиологических и рентгенологических методик исследования. Синдром поражения корешка L2 встречается редко и характеризуется болью и парестезиями по передне-медиальной поверхности бедра, умеренным снижением коленного рефлекса, положительными симптомами Мацкевича и Вассермана.
Синдром поражения корешка L3 проявляется болью и парестезиями по передне-медиальной поверхности нижней трети бедра и области колена, положительными симптомами Мацкевича и Вассермана, умеренной гипотонией и гипотрофией четырехглавой мышцы бедра без снижения ее силы, угнетением коленного рефлекса. Определяются вегетативно-сосудистые нарушения в ногах с ощущением зябкости, похолодания голени и стоп.
Синдром поражения корешка L4 состоит из болей по передне-внутренней поверхности бедра и голени, чувства онемения по передней поверхности верхней трети голени, гипоффромии мышц передней группы бедра, снижения коленного рефлекса. Особенностью поражения корешка L4 является частое сочетание с патологией других корешков (L3, L5).
Синдром пораженного корешка L5 развивается при остеохондрозе не только диска LIV-LV, но и LIII-LIV. Боли и парестезии локализуются по наружно-латеральной поверхности бедра, голени и первых двух пальцев ноги. Положительными бывают симптомы Ласега, Турина, Сикара. Легкая гипотрофия наблюдается в передней группе мышц голени. В 76,3% наблюдениях выявляется слабость длинного разгибателя большого пальца ноги. Вегетативно-сосудистые и трофические расстройства в виде синюшности конечностей, похолодания наблюдаются у 1/3 больных. У 64% больных отсутствует рефлекс с глубокого сухожилия длинного разгибателя большого пальца ноги, так же как и слабость этой мышцы.
Синдром пораженного корешка S1: боль по задней поверхности ноги с иррадиацией в пятку и по наружному краю стопы до V-IV пальцев, онемение в этой зоне; положительный симптом Ласега, Бехтерева; гипотония и гипертрофия мышц задней группы голени, снижение или утрата ахиллова и подошвенного рефлексов; умеренные вегетативно-сосудистые нарушения на голени и стопе с ощущением зябкости, похолодания и изменениям реографической кривой по спастическому типу, у 82,7% больных с поражением корешка S1 бывают парезы отдельных мышечных групп этого миотома.
Нередко встречаются признаки сочетанного поражения двух или более спинномозговых корешков: L3-L4; L4-L5; L5-S1.
Таким образом, наблюдения многих авторов показывают существование большой гаммы клинических вариантов неврологических проявлений поясничного остеохондроза. У каждого из таких пациентов имеются и выраженные нарушения функции самого позвоночника – изменение его конфигурации с формированием гиперлордоза, кифоза, сколиоза, ограничением подвижности, дистонии мышц и т. д.
В клинической картине нередко преобладают эти вертебральные симптомы, которые приходится купировать различными лечебными методами, включая мануальную терапию, бальнеофизиотерапию, иглорефлексотерапию и медикаментозные препараты. Поэтому необходимо в каждом случае детально исследовать эти вертебральные симптомы, т. к. по их динамике можно судить об эффективности лечебных комплексов.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
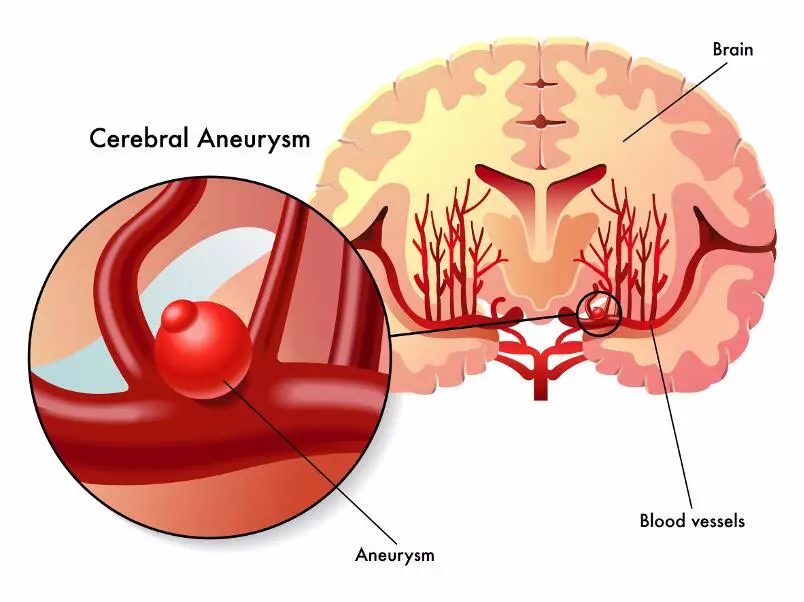 Аневризма мозга
Аневризма мозга Идиопатическая рото-лицевая дистония (синдром Мейге, блефароспазм)
Идиопатическая рото-лицевая дистония (синдром Мейге, блефароспазм) Прогрессирующая надъядерная офтальмоплегия (синдром Стила-Ричардсона-Ольшевского)
Прогрессирующая надъядерная офтальмоплегия (синдром Стила-Ричардсона-Ольшевского) Болезнь Паркинсона
Болезнь Паркинсона

