Кардиогенный и некардиогенный отек легких
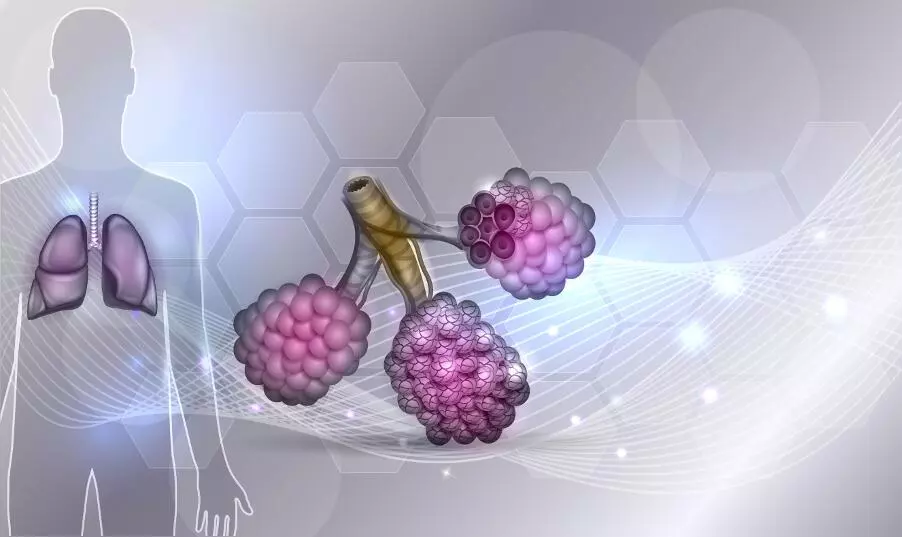 Отёк лёгких, или легочной отёк, – патологическое состояние, которое характеризуется усиленным переходом жидкости из кровеносного русла в легочную ткань и альвеолы. Может существенно осложнить течение различных заболеваний. Независимо от причин возникновения отёка лёгких, сердце всегда участвует в этом патологическом процессе.
Отёк лёгких, или легочной отёк, – патологическое состояние, которое характеризуется усиленным переходом жидкости из кровеносного русла в легочную ткань и альвеолы. Может существенно осложнить течение различных заболеваний. Независимо от причин возникновения отёка лёгких, сердце всегда участвует в этом патологическом процессе.
Клинические формы отёка лёгких
Учитывая механизмы развития, выделяют 2 вида острого легочного отёка:
- Кардиогенный отёк лёгких.
- Некардиогенный отёк лёгких.
Установлено, что кардиогенный отёк лёгкого возникает из-за повышения гидростатического давления в сосудах, относящихся к малому кругу кровообращения. В соответствии с законом Старлинга, отмечается выход жидкости, электролитов и белков из сосудистого русла и накапливании их в межтканевом пространстве. Через некоторое время наблюдается скопление жидкости на поверхности альвеол, что приводит к резкому ухудшению газообмена в лёгких (снижается уровень кислорода в крови).
Развитие некардиогенного отёка лёгких вызвано усилением фильтрации жидкости через мелкие сосуды (капилляры) лёгких. Однако это обусловлено не повышением гидростатического давления, а увеличением проницаемости стенок сосудов.
Стадии развития
Стадии накопления жидкости в лёгких:
- Интрамуральный. Отмечается разрыхление легочной ткани. Альвеолярно-капиллярные мембраны утолщаются.
- Интерстициальный. Жидкость скапливается в межтканевом пространстве лёгкого.
- Альвеолярный. Жидкость накапливается в альвеолах.
На рисунке 1 показано строение лёгких и увеличение альвеол вследствие скопления жидкости.

Рисунок 1. Отек легких
Причины отёка лёгких
К развитию отёка лёгких могут привести такие заболевания и патологические состояния, как:
- легочная гипертензия;
- ишемическая болезнь сердца;
- вождённые и приобретённые пороки сердца;
- инфаркт миокарда;
- кардиомиопатии;
- гипертоническая болезнь;
- сепсис;
- респираторный дистресс-синдром;
- пневмония;
- токсикоз у беременных;
- травма;
- вдыхание токсических веществ;
- радиация;
- операции на сердце (например, пластика коронарных сосудов).
Симптомы отёка лёгких
Как правило, пациенты с отёком лёгких жалуются на появление выраженного кашля и одышки. Проблемы с дыханием интенсивно нарастают. Человек резко ощущает нехватку воздуха, обычно затруднён вдох. В процессе дыхания начинает участвовать вспомогательный мышечный аппарат (плечевой пояс, грудная клетка, брюшной пресс).
Общие клинические симптомы легочного отёка:
- состояние тревожности и беспокойства;
- слабость и быстрая утомляемость;
- болезненные ощущения в груди;
- учащённое сердцебиение;
- хрипы;
- головная боль и головокружение;
- повышение температуры;
- отёчность на ногах;
- высокое кровяное давление. В некоторых случаях наблюдается снижение артериального давления.
Среди осложнений легочного отёка можно выделить бактериальную пневмонию и эмболию крупных кровеносных сосудов (закупорку).
Лечение отёка лёгких
Кардиогенный и некардиогенный отёк лёгкого относятся к неотложным состояниям, требующим оказания экстренной медицинской помощи. Основная задача – уменьшить клинические проявления острой дыхательной недостаточности и устранить факторы, которые привели к накоплению жидкости в лёгких. Первоочередным лечебным мероприятием является проведение адекватной респираторной поддержки (восстановление дыхания) за счёт назначения ингаляций кислорода.
Кислородную терапию легочного отёка проводят через специальную маску, которая плотно прилегает к лицу. В тяжёлых случаях необходимо применять искусственную вентиляцию лёгких. Зачастую используют 60%-й кислород с интенсивностью 2–4 литра в минуту. Во избежание токсических побочных эффектов 100%-й кислород обычно не назначают.
Одним из основных препаратов для лечения легочного отёка считается морфин, который вводится внутривенно на протяжении нескольких минут. Однако это лекарство может спровоцировать спазм бронхов и увеличить проницаемость сосудистой стенки, что существенно усугубляет течение отёка лёгких. Поэтому препарат следует вводить медленно, контролируя состояние пациента. Морфин обладает центральным механизмом действия и обеспечивает выраженный успокаивающий эффект, расширение сосудов и значительное снижение давления в сосудах лёгких.
Кроме того, комплексная терапия отёка лёгких включает назначение следующих лекарственных препаратов:
- Вазодилататоров, расширяющих кровеносные сосуды (нитропруссид натрия, нитроглицерин, фентоламин, каптоприл, гидралазин).
- Мочегонных средств (лазикс).
- Ионотропных лекарств (катехоламины, допамин, добутамин).
При невозможности проведения медикаментозной терапии больного следует усадить, слегка наклонив вперед, и наложить жгуты на нижние конечности. Подобные мероприятия способствуют уменьшению возврата венозной крови к сердцу и снижению давления в малом круге кровообращения.
Жгуты накладывают не очень туго и снимают каждые 15 минут. Накладывать их можно не более трёх раз. Общая продолжительность применения жгутов должна составлять не более 45 минут.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Факторы риска развития сердечно-сосудистых заболеваний
Факторы риска развития сердечно-сосудистых заболеваний Атриовентрикулярная (предсердно-желудочковая) блокада сердца
Атриовентрикулярная (предсердно-желудочковая) блокада сердца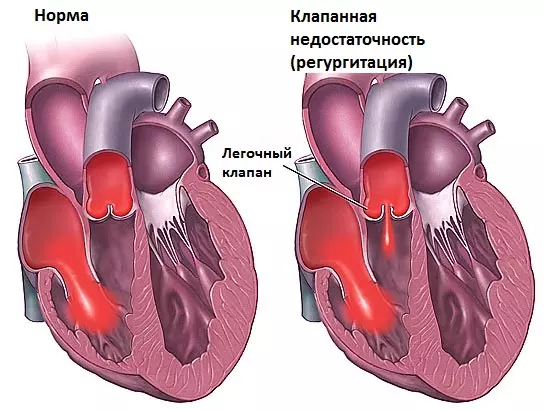 Недостаточность клапана легочной артерии
Недостаточность клапана легочной артерии Кифосколиотическая болезнь сердца как разновидность легочного сердца
Кифосколиотическая болезнь сердца как разновидность легочного сердца

