Бронхоэктатическая болезнь
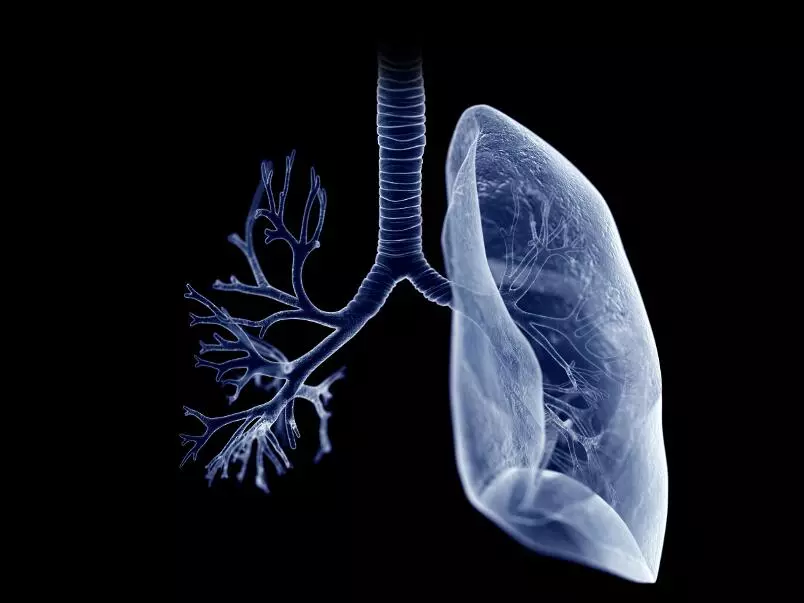 Бронхоэктазия или бронхоэктатическая болезнь — это редкое заболевание, являющееся вторичным по отношению к инфекционному процессу и вызывающее аномальные изменения и нарушение формы одного или более бронхов или нижних отделов легких.
Бронхоэктазия или бронхоэктатическая болезнь — это редкое заболевание, являющееся вторичным по отношению к инфекционному процессу и вызывающее аномальные изменения и нарушение формы одного или более бронхов или нижних отделов легких.
- Виды бронхоэктатической болезни
- Причины бронхоэктатической болезни
- Симптомы бронхоэктатической болезни
- Методы лечения бронхоэктатической болезни
Виды бронхоэктатической болезни
В 1950 году была разработана классификация бронхоэктазии по типу изменения бронхов:
- цилиндрическая;
- кистозная;
- варикозная.
Цилиндрическая бронхоэктазия отличается формированием диффузного отека слизистой с переходом на бронхи и имеет вид мелких продолговатых уплотнений. При этом диаметр просвета дыхательных путей остается большим, чем соседний сосуд.

Рисунок 1. Кистозная (мешотчатая) бронхоэктазия
Кистозная бронхоэктазия протекает с формированием одной или нескольких кист на поверхности бронхов, варикозная представляет собой смешение двух описанных типов — кистозного и цилиндрического, и выглядит как варикоз в миниатюре.
Бронхоэктазию также иногда разделяют на первичную и вторичную. Первичная — это самостоятельная патология, возникшая в детском или подростковом возрасте без, казалось бы, каких-то предпосылок к образованию дефекта.
Вторичная бронхоэктазия появляется под влиянием основного заболевания, например, воспаления легких. В момент появления первых симптомов пациент чаще всего достигает взрослого или зрелого возраста.
Первое описание бронхоэктазии было сделано в 1819 году, а затем болезнь описал британский врач сэр Уильям Ослер в конце 19 века. В 1950 году американским врачом по фамилии Рид было усовершенствовано описание заболевания, и именно благодаря его работе изучение распространенности, этиологии и методов лечения бронхоэктазии стали более обширными.
Реже, чем с бронхами, аналогичные изменения происходят и с легкими. Гораздо реже происходит диффузный процесс с вовлечением обоих легких, например, на фоне другого заболевания — фиброза, воспаления.
Диагноз ставится на основании клинической картины, симптомов и анализа мокроты. Для бронхоэктазии характерно воспаление, кашель, иногда мокрота с выделением крови, но чаще обычная мокрота.
Существует врожденная бронхоэктазия, обусловленная неполноценностью стенок бронхов, недостаточностью развития легких.
Во время развития заболевания происходит:
- ослабевание или разрушение мышечных компонентов бронхиальных стенок;
- появляются язвы, рубцы;
- отек;
- дистальная паренхима может быть повреждена вторичными микробными инфекциями.
У таких больных существует высокий риск пневмонии. По количеству случаев врожденных или приобретенных перевес, всё же, на стороне приобретенных, развивающихся под влиянием внешних факторов, например, слабого иммунитета или других.
Причины бронхоэктатической болезни
Причины появления бронхоэктазии бывают как внешние, так и внутренние. Кроме того, заболевание разделяется на первичную и вторичную формы. Первичная обусловлена дегенеративными изменениями, вторичная — лишь следствие основного заболевания.
Основные причины бронхоэктатической болезни таковы:
- нарушение структуры бронхов вследствие различных причин (врожденных, внешних);
- генетические отклонения;
- иммунодефициты;
- ферментные нарушения;
- недостаточность или избыток бронхиальной слизи;
- различные заболевания.
Перечень заболеваний, вызывающих бронхоэктазию:
- муковисцидоз;
- синдром ресничек (отсутствие двигательной активности ресничек бронхов);
- иммунодефициты различной категории;
- инфекции дыхательных путей, в том числе бронхиты, пневмонии;
- туберкулез;
- аденоиды;
- тонзиллит;
- фарингит;
- частые ангины;
- раковые заболевания легких;
- раковые заболевания бронхов;
- обтурация бронхиального просвета;
- синдром Райли-Дея;
- болезнь Чагаса;
- нейропатические заболевания;
- кистозный фиброз;
- первичная цилиарная дискинезия;
- бронхиальная обструкция;
- аллергический бронхолегочный аспергиллез;
- врожденные анатомические дефекты;
- нарушения соединительной ткани;
- аутоиммунные заболевания;
- идиопатические воспалительные заболевания;
- дефицит альфа-1-антитрипсина;
- аутосомно-доминантный поликистоз почек;
- токсическое воздействие газа;
- влияние интенсивных аллергенов.
Бронхоэктазия образуется при воздействии на бронхиальную стенку слизи и воспаления. Фактически этот процесс аналогичен образованию спаек после операции на органах женской репродуктивной системы. Воспаление приводит к «слипанию» частей бронхов, образуется маленькая спайка, а затем процесс повторяется на других участках бронхов.
При развитии любого заболевания из указанных в перечне выше, нарушается бронхиальная проходимость, а также процесс дыхания. В место обтурации не попадает кислород, участок «слипается», появляется бронхоэктазия.
Другие причины:
Инфекционные:
- клебсиелла;
- золотистый стафилококк;
- микобактериальный туберкулез;
- микоплазма;
- нетуберкулезные микобактерии;
- вирус кори;
- вирус коклюша;
- вирус гриппа;
- вирус простого герпеса;
- некоторые типы аденовирусов.
- респираторно-синцитиальный вирус;
Иммунодефицитные состояния, врожденные или приобретенные, так же являются причиной развития бронхоэктазии, например:
- дефицит иммуноглобулина G (IgG);
- Х-хромосомная агаммаглобулинемия;
- дефицит иммуноглобулина А (IgA);
- дефицит иммуноглобулина М (IgM);
- дефицит иммуноглобулина Е (IgE).
Симптомы бронхоэктатической болезни
Основные симптомы бронхоэктазии это:
- кашель;
- ежедневное производство слизисто-гнойной мокроты;
- выделение мокроты от нескольких месяцев до нескольких лет;
- мокрота с прожилками крови;
- выделение крови при кашле;
- одышка;
- боль в области солнечного сплетения;
- боль в груди при кашле;
- повышение температуры тела;
- слабость;
- усталость;
- потеря веса;
- сухой кашель без мокроты (может быть признаком сухой бронхоэктазии).
При обострении бронхоэктатической болезни симптомы следующие:
- увеличение производства мокроты по сравнению с исходным;
- неприятный запах мокроты;
- повышенная вязкость мокроты;
- субфебрильная температура;
- общее недомогание;
- слабость;
- сонливость;
- одышка;
- затрудненное дыхание;
- низкая сопротивляемость инфекциям;
- частый кашель в ночное время;
- хрипы;
- храп;
- хрип на вдохе;
- цианоз;
- хроническая гипоксия;
- истощение;
- потеря большого количества веса;
- полипы;
- признаки хронического синусита.
Методы лечения бронхоэктатической болезни
Основные методы лечения бронхоэктатической болезни следующие:
- антибиотики;
- физиотерапия грудной клетки;
- прием бронхорасширителей;
- терапия кортикостероидами;
- прием биологически активных добавок;
- кислородная терапия;
- хирургические методы лечения (удаление поврежденных участков бронхов);
Хирургическая резекция пораженных участков является важным дополнением к терапии для пациентов с очаговой болезнью, которая плохо контролируется антибиотиками. Другие показания к оперативному вмешательству:
- снижение частоты острых инфекционных эпизодов;
- снижение избыточной выработки мокроты;
- массивное кровохарканье;
- образование опухоли.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Электрокардиостимуляторы
Электрокардиостимуляторы Частый пульс
Частый пульс Аневризма сонной артерии
Аневризма сонной артерии Первая помощь при сердечном приступе, прием нитроглицерина
Первая помощь при сердечном приступе, прием нитроглицерина

