Лейшманиоз
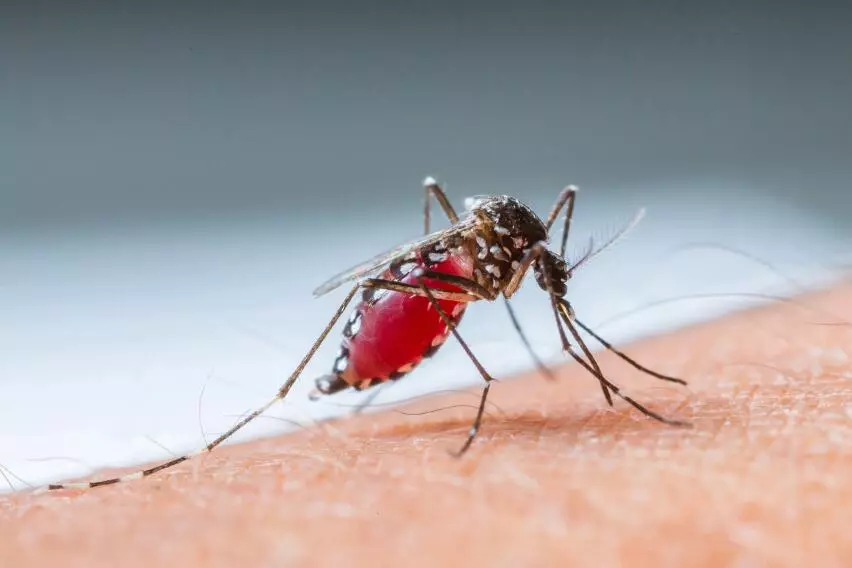 Лейшманиоз – это заболевание, вызываемое внутриклеточным простейшим паразитом лейшманией (род Leishmania), который содержится в слюне москитов (флеботомусов).
Лейшманиоз – это заболевание, вызываемое внутриклеточным простейшим паразитом лейшманией (род Leishmania), который содержится в слюне москитов (флеботомусов).
Leishmania donovani – основной вид паразита, поражающего человеческий организм. Основным способом передачи лейшманиоза является укус москита. За исключением Австралии, островов Тихого океана и Антарктики, паразиты обитают повсюду на земле.
- Классификация видов лейшманиоза
- Признаки и симптомы лейшманиоза
- Диагностика лейшманиоза
- Лечение лейшманиоза
- Профилактика лейшманиоза
Клиническая картина лейшманиоза варьируется от образования небольших язв на коже и слизистых оболочках до летальной формы заболевания. Классический вид больного лейшманиозом: лицо и некоторые участки тела с язвами со смазанными краями или отек, похожий на нарост, сопровождающийся выделением экссудата. Терапия лейшманиоза давно является проблемой, особенно это касается тяжелых форм инфекции, но еще более осложняется лечение заболевания появлением лекарственной устойчивости к препаратам у паразитов.
Заболевание поражает ежегодно около 12 миллионов человек по всему миру, и каждый год фиксируется около полутора миллионов новых случаев инфекции. В связи с международным туризмом и военными действиями, международная передача лейшманиоза возросла в последние годы. В группу риска по лейшманиозу входят военные, ВИЧ-инфицированные, туристы, проживающие в эндемичных районах, люди с низким уровнем достатка, коренное население развивающихся стран, живущее за чертой бедности, а также больные СПИДом и другими видами инфекций.
Эффективной и утвержденной вакцины против лейшманиоза пока не существует. Проблема развивающихся стран в том, что некоторые формы инфекции становятся устойчивыми к лечению.
Классификация видов лейшманиоза
Систематика организмов Leishmania является сложной, и ни одна категоризация не является общепринятой. В двух наиболее простых и широко используемых системах для классификации лейшманиоза применяют такие способы:
1. Классификация по клиническим формам
В этой системе лейшманиоз делится на 3 основных клинических формы:
- кожная (локализованный, диффузный (рассеянный), рецидивирующий, дермальный лейшманиоз, слизистых оболочек);
- висцеральный;
- висцеротропный.
2. Классификация по географическому появлению
В этой системе болезнь делится на:
- лейшманиоз Старого Света, (вызванный видом Leishmania, найденным в Африке, Азии, на Ближнем Востоке, в Средиземноморье, Индии), который приводит к кожной или висцеральной форме заболевания;
- лейшманиоз Нового Света – лейшмании Центральной и Южной Америки. Последние приводят к кожной, кожно-слизистой и висцеральной форме инфекции.
Признаки и симптомы лейшманиоза
В зависимости от вида паразита и иммунного статуса хозяина, паразиты могут находиться в клетках в течение нескольких недель или даже месяцев, прежде чем начать воздействовать на клетки кожи, печени, селезенки и костного мозга. Температура тела (повышенная) является важным фактором, который помогает определить локализацию поражений. Виды, вызывающие висцеральный лейшманиоз, способны расти под воздействием внутренней температуры тела, в то время как организмы, провоцирующие кожный лейшманиоз, лучше всего растут и размножаются при более низкой температуре.
Кожный лейшманиоз включает в себя следующие подвиды:
- Локализованный кожный лейшманиоз.
- Диффузный (рассеянный).
- Рецидивирующий.
- Дермальный.
- Кожно-слизистый.
Локализованный лейшманиоз характеризуется образованием папул на открытых участках кожи. Повреждения поверхности кожи могут быть связаны с распространением бактерий споротрихоза.
Диффузный лейшманиоз является причиной многочисленных папул и узелков на поверхности кожи. Заболевание характеризуется лепроматозными симптомами.
Лейшманиоз рецидивирующий возникает после первичного инфицирования, как правило, на лице или щеках. Проявляется в виде обширных папул, бляшек или слившихся друг с другом папул, после которых на коже остаются рубцы. Повторное появление инфекции вызывает обширное разрушение тканей лица, похожее на кожный вариант туберкулеза.
Дермальный лейшманиоз развивается от нескольких месяцев до нескольких лет после выздоровления пациента от висцерального лейшманиоза. Сопровождается многочисленными повреждениями кожи, проявляющимися как в виде гипопигментированных пятен до эритематозных папул и узелковых бляшек. Повреждения могут быть многочисленными и сохраняются в течение десятилетий.
Кожно-слизистый лейшманиоз заключается в постоянном разрушении носа и носоглотки, а также ротовой полости. В результате этого пациент теряет носовой хрящ, как при сифилисе. Кроме того, развиваются такие сопутствующие симптомы:
- образование «клюва попугая» или «носа верблюда» (перфорация крыльев носа, нарастание пораженных тканей);
- наличие грануляции, эрозий и язв на верхнем небе, язычке, губах, глотке и гортани. При таком поражении захватываются даже костные ткани. Хриплый голос является признаком того, что гортань тоже захвачена паразитом;
- гингивит, пародонтит;
- поражение слизистой оболочки глаз и половых органов.
Висцеральный и висцеротропный лейшманиозы, в свою очередь, сопровождаются такими симптомами:
- потемнением кожи на пораженных участках, схожее с гангреной, лихорадка, потеря веса, гепатоспленомегалия, панцитопения, гипергаммаглобулинемия;
- тошнота, диарея;
- непродуктивный кашель, головная боль, лихорадка, озноб;
- артралгия, миалгия, лимфаденопатия, а также переходная форма гепатоспленомегалии.
Диагностика лейшманиоза
Для диагностики лейшманиоза в лабораторных условиях применяют следующие методы:
- изоляция, определение и культивирование паразита, извлеченного из инфицированной ткани;
- серологические тексты;
- полимеразная цепная реакция (наиболее быстрый метод диагностики лейшманиоза в лаборатории);
- коагуляционные исследования;
- печеночные пробы;
- мазок крови;
- измерение уровней липазы, амилазы, гамма-глобулина и альбумина в крови;
- кожный тест на лейшманиоз (не одобрен для проведения в США).
Лечение лейшманиоза
Основными препаратами, рекомендованными FDA для лечения лейшманиоза, является Милтефозин (Impavido), воздействующий на висцеральные, кожные и слизистые оболочки. Этот препарат был одобрен для лечения лейшманиоза у больных старше 12 лет. Заключение об эффективности препарата было сделано на основании 4-х клинических исследований, в которых общей сложности принимали участие 730 пациентов. Маркировка препарата, однако, будет содержать предупреждение против использования Милтефозина во время беременности из-за риска для плода.
Фармакологические методы лечения включают в себя следующее:
- Пятивалентная сурьма (стибоглюконат натрия или меглумина антимонат). Применяют при кожном лейшманиозе, не продается в открытом доступе в США, однако доступен для приобретения через CDС.
- Липосомальный амфотерицин B (AmBisome). Эффективен против тех поражений кожи, которые не может победить пентавалентная сурьма. Используется при висцеральном и кожно-слизистом лейшманиозе.
- Оральный милтефозин (Impavido). Утверждено FDA в марте 2014 года как средство лечения висцерального лейшманиоза, вызываемого паразитами L. donovani; кожного и кожно-слизистого лейшманиоза, вызванного паразитами L. braziliensis, L. guyanensis и L. Panamensis;
- Внутримышечный пентамидин. Назначается для лечения висцеральной формы инфекции, но может вызвать сахарный диабет и рецидив заболевания.
- Пероральный кетоконазол, итраконазол, флуконазол, аллопуринол и дапсон. Однако ни один из этих препаратов не обладает эффективностью пятивалентной сурьмы. Тем не менее, данные препараты могут ускорить процесс лечения больных с кожным лейшманиозом. При таком лечении болезнь перестает прогрессировать.
- Паромицин. Лечит кожный лейшманиоз, вызванный видами L. mayora и L. Mexicana Sitamaquine. В настоящее время в США проводится 3 фаза испытаний препарата.
Местные методы лечения некоторых форм кожного лейшманиоза:
- криотерапия;
- термотерапия (повышение локальной температуры до 40-42°C).
Профилактика лейшманиоза
Самым эффективным методом профилактики лейшманиоза является предупреждение укусов москитов. Для этих целей рекомендуется защищать жилище специальными сетками, использовать репелленты и защитную одежду (с длинными брючинами и рукавами). Туристам рекомендуется перед поездкой провести все необходимые прививки и быть максимально осторожными в чужой стране. При первых признаках сомнительного заболевания необходимо обращаться к врачу.
Другие важные нюансы в управлении лейшманиозом:
- коррекция питания (более сбалансированный рацион, наполненный витаминами и растительными белками);
- лечение сопутствующих системных заболеваний (например, ВИЧ-инфекции или туберкулеза);
- управление местной инфекцией.

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Шигеллез, лечение дизентерии
Шигеллез, лечение дизентерии Цестодозы
Цестодозы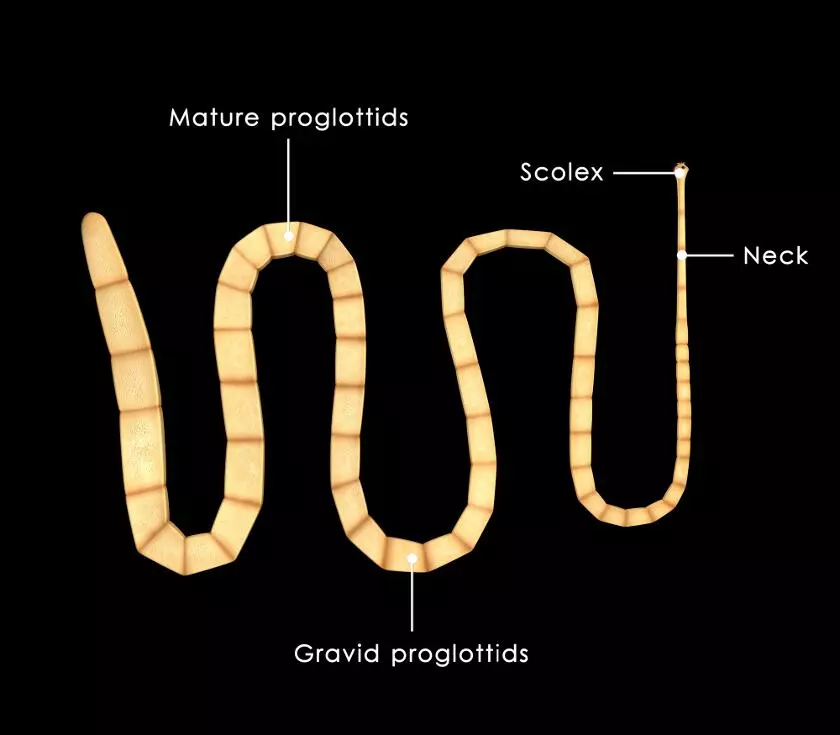 Тениидоз (бычий или свиной цепень)
Тениидоз (бычий или свиной цепень) Пневмоцистоз, пневмоцистная пневмония
Пневмоцистоз, пневмоцистная пневмония

Плоскоклеточный рак шейки матки лечение - читайте всю информацию об онкологических заболеваниях на сайте Европейской клиники.

