Внутримозговое кровоизлияние
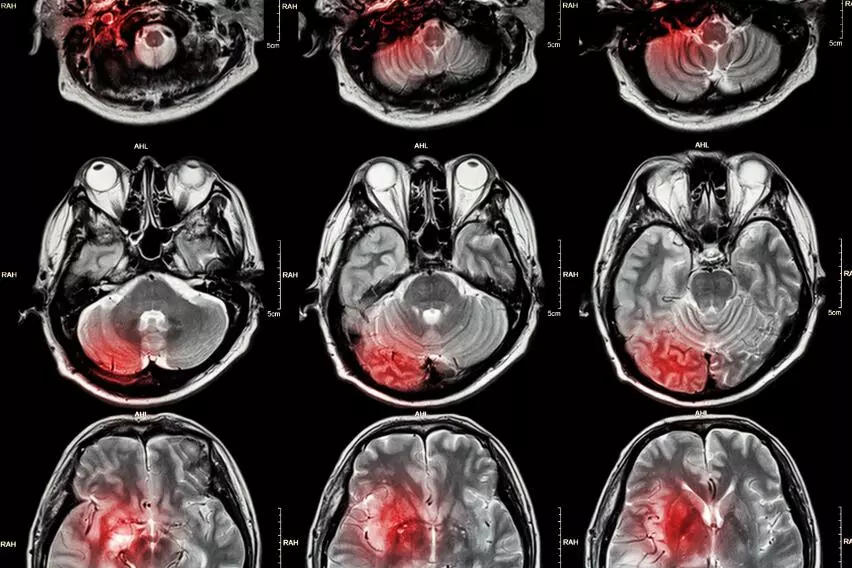 Внутримозговое кровоизлияние — это один из видов инсульта, вызванный кровотечением внутри самой мозговой ткани. Это состояние крайне опасно для жизни человека.
Внутримозговое кровоизлияние — это один из видов инсульта, вызванный кровотечением внутри самой мозговой ткани. Это состояние крайне опасно для жизни человека.
- Причины внутримозгового кровоизлияния, факторы риска
- Виды внутримозговых кровоизлияний
- Симптомы внутримозгового кровоизлияния
- Лечение внутримозгового кровоизлияния
Инсульт возникает, когда мозг лишается кислорода из-за паузы в его кровоснабжении. Внутримозговое кровоизлияние чаще всего вызывается гипертонией, артериовенозными мальформациями или черепно-мозговыми травмами. Лечение в основном сосредоточено на остановке кровотечения, удалении тромба (гематомы), а также ослаблении давления на мозг.
Причины внутримозгового кровоизлияния, факторы риска
Высокое кровяное давление (гипертония) является наиболее частой причиной внутримозгового кровоизлияния.
Крошечные артерии поставляют кровь к самым глубоким слоям головного мозга. Высокое кровяное давление может провоцировать эти тонкостенные артерии к разрыву, давая возможность крови попадать прямо в мозговые ткани. Кровь накапливается и образует сгусток, который называется гематома. Эта гематома растет и оказывает давление на окружающие ткани (см. рисунок 1).

Рисунок 1
Повышение внутричерепного давления (ВЧД) делает больного вялым и снижает его способности к концентрации. Когда образуется гематома, область, сдавленная инородным телом, лишается кислорода. Так возникает инсульт. Поскольку клетки в непосредственной близости от сгустка отмирают, высвобождаются токсины, повреждающие головной мозг в области, ближайшей к гематоме.
Артериовенозные мальформации (скопление аномально сформированных кровеносных сосудов, нарушающее нормальный кровоток) и опухоли так же могут вызвать кровотечение в головном мозге (на рисунке справа).
У молодых пациентов основной причиной может быть неправильное формирование сосудов головного мозга.
Другие распространенные причины кровоизлияний мозга это:
- черепно-мозговая травма или любая травма с сильным сопутствующим ушибом головы;
- разрыв аневризмы мозга;
- употребление средств, разжижающих кровь;
- опухоли с кровотечениями;
- употребление наркотиков (вызывает тяжелую гипертензию и приводит к кровоизлиянию);
- нарушения свертываемости крови (например, гемофилия, серповидно-клеточная анемия).
Любой человек может пострадать от внутримозгового кровоизлияния, но его риск существенно увеличивается с возрастом. По данным клиники Мэйфилд (США), мужчины подвергаются более высокому риску, чем женщины, как и люди среднего возраста японского или афроамериканского происхождения.
Нетравматическое внутримозговое кровоизлияние наиболее часто возникает в результате гипертонического повреждения стенки кровеносного сосуда (например, гипертензия, эклампсия, злоупотребление наркотиками), но оно также может быть связано с саморегуляторной дисфункцией при чрезмерной интенсивности мозгового кровотока (например, при реперфузионном повреждении, геморрагической трансформации, холодовом воздействии).
Иногда причиной является измененный гемостаз (тромболизис, геморрагический диатез), геморрагический некроз (например, опухоль, инфекция) или венозный отток при церебральном тромбозе.
Непроникающие и проникающие черепно-мозговые травмы так же являются распространенными причинами внутримозговых кровоизлияний. Пострадавшие, подвергнувшиеся тупой травме головы и получившие варфарин или клопидогрел, значительно более подвержены внутримозговым кровоизлияниям, чем пациенты, лечение которых проводилось по другой схеме.
Виды внутримозговых кровоизлияний

Рисунок 2
По происхождению (локализации) внутримозговые кровоизлияния можно разделить на такие виды:
- кортикальное;
- субкортикальное;
- церебральное долевое.
Кортикальная область — это область больших полушарий мозга.
Субкортикальное пространство — это ткани мозга, располагающиеся сразу под корой головного мозга.
Церебральное долевое кровоизлияние обозначает долевое расположение гематомы. Например, гематома может находиться в височной, затылочной, лобной или теменной доле мозга.
На рисунке 2 показаны различия между кровоизлиянием в ткани мозга и субарахноидальным кровоизлиянием (в оболочку, окружающую мозг).
Какие части мозга наиболее склонны к кровоизлияниям?
Деление происходит в следующем порядке:
- базальные ганглии (40-50%);
- крупозная область (20-50%);
- таламус (10-15%);
- мозжечок (5-10%);
- другие участки (1-5%).
Различают также глубокое и неглубокое кровоизлияние.
Существенные различия в видах кровоизлияний более важны при постановке точного диагноза и непосредственно для врача, проводящего лечение. Общая клиническая картина всех видов кровоизлияний в целом схожа, наблюдаются аналогичные симптомы.
Симптомы внутримозгового кровоизлияния
Клинические проявления внутримозгового кровоизлияния определяются размером и расположением гематомы.
Основными симптомами являются:
- повышение давления;
- нарушение сердечного ритма;
- лихорадка;
- ригидность затылочных мышц (отвердение затылка);
- геморрагия сетчатки глаза;
- анизокория (разный размер зрачков);
- характерна также очаговая симптоматика.
Кровоизлияние может вызывать различные симптомы при разной локализации гематомы:
1. Кора головного мозга:
- контралатеральный гемипарез;
- контралатеральная потеря чувствительности;
- контралатеральный парез глаз;
- гомонимная гемианопсия (частичная слепота, односторонняя);
- афазия (нарушение уже сформировавшейся речи);
- апраксия (нарушение движений, невозможность выполнить обычное движение, например, взять в руки чашку);
- невозможность сконцентрироваться.
2. Таламус:
- контралатеральная потеря чувствительности;
- гемипарез;
- парез глаз;
- гемианопсия;
- миоз (сужение зрачков);
- афазия;
- спутанность сознания.
3. Лобная доля:
- гемипарез;
- абулия;
- афазия;
- апраксия.
4. Хвостатое ядро мозга (стриатум):
- гемипарез;
- парез глаз;
- невозможность концентрации;
- рассеянность.
5. Ствол мозга:
- квадрипарез (отказ всех четырех конечностей);
- слабость лицевых мышц;
- снижение когнитивных способностей;
- парез глаз;
- миоз;
- вегетативная нестабильность;
6. Мозжечок:
- атаксия;
- ипсилатеральная слабость лица;
- ипсилатеральная потеря чувствительности;
- косоглазие;
- миоз;
- спутанность сознания.
Другие симптомы мозговых кровоизлияний это:
- внезапная слабость;
- покалывание конечностей;
- паралич лица, рук или ног (односторонний или полный);
- внезапная сильная головная боль;
- затрудненное глотание;
- нарушение зрения в одном или обоих глазах;
- потеря равновесия;
- нарушение координации;
- головокружение;
- нарушение языковых навыков (чтение, письмо, речь, понимание прочитанного);
- тошнота, рвота;
- апатия, сонливость;
- потеря сознания;
- делирий (расстройство психики, которое может привести к коме, нарушение понимания того, что говорят, галлюцинации, бред).
Лечение внутримозгового кровоизлияния
При обнаружении признаков внутримозгового кровотечения лечение следует начинать немедленно.
Медикаментозное лечение внутричерепного кровоизлияния главным образом сосредоточено на минимизации последствий травмы и стабилизации пациента в предоперационной фазе.
Последние данные клинических испытаний показывают, что лечение с помощью рекомбинантного фактора VIIa (rFVIIa) в течение 4 часов после начала внутримозгового кровоизлияния ограничивает рост гематомы, снижает смертность и улучшает функциональные результаты больных в течение 90 дней. Однако изучение действия этого препарата не показало значительного улучшения клинических показателей пациентов в долгосрочной перспективе.
Для стабилизации работы дыхательных путей выполняется интубация трахеи. Показатель давления удерживается на уровне менее 130 мм рт. ст. во избежание гипотонии. Раннее лечение пациентов со спонтанным внутримозговым кровоизлиянием чрезвычайно важно, поскольку может уменьшить разрастание гематомы и улучшает неврологический исход.
Основные цели лечения это:
- быстрая стабилизация жизненных показателей;
- интубация и гипервентиляция при повышении внутричерепного давления;
- поддержание эуволемии (идеального количества жидкости в теле) путем введения гипотонических жидкостей;
- избегание гипертермии;
- переливание плазмы;
- введение добавок витамина К;
- переливание тромбоцитов;
- введение противосудорожных препаратов;
- принятие мер по сдерживанию роста гематомы (при помощи медикаментозных средств).

Секреты долголетия: уроки из синих зон Земли

Влияние микропластика на здоровье: что говорят эксперты

Новый подход к менопаузе: заморозка ткани яичника может изменить все

Омега-3 vs. витамин D: что выбрать для здоровья иммунной системы?

Сможем ли мы добавить больше активной жизни к нашим годам?

Новое исследование: как фантазии помогают укрепить память
 Внутричерепной абсцесс, внутричерепная гранулема
Внутричерепной абсцесс, внутричерепная гранулема Детская спинальная мышечная атрофия (болезнь Верднига-Гоффмана)
Детская спинальная мышечная атрофия (болезнь Верднига-Гоффмана) Реабилитация после инсульта
Реабилитация после инсульта Симптомокомплекс мозжечкового поражения
Симптомокомплекс мозжечкового поражения

